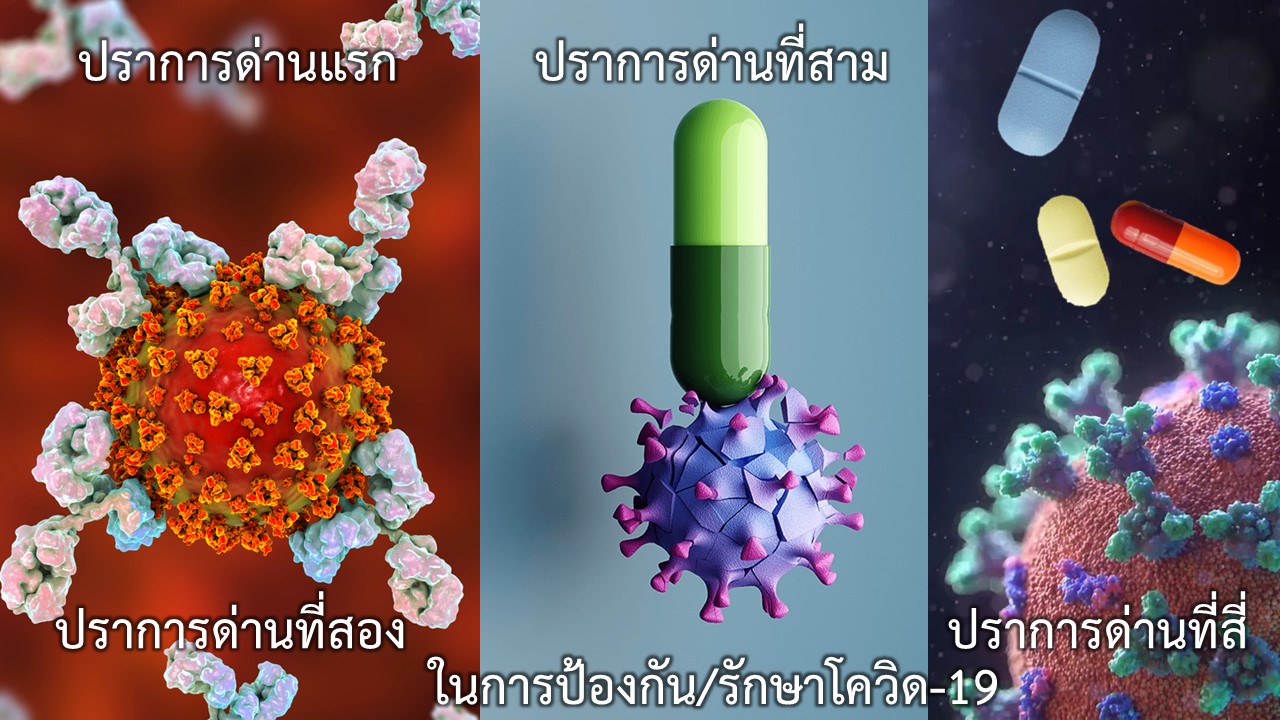
15 ธ.ค.2565ศูนย์จีโนมทางการแพทย์ รพ.รามาธิบดี ได้โพสต์ข้อความผ่านเเพจ Center for medical genomics ถึงการต่อสู้กับโควิดที่กลับมาระบาดอีกระลอก พร้อมกับเกิดขึ้นของสายพันธุ์ใหม่ๆ ที่มีการปรับตัวหลบหลีกภูมิคุ้มกันเก่งขึ้น แม้ในช่วงเกือบ 3ปีจะมีการใช้วัคซีน ใช้แอนติบอดิต้านไวรัส และใช้ยาต้านไวรัสรับมือ แต่ยังไม่เพียงพอที่จะต่อกรกับสายพันธุ์ใหม่ และจำเป็นที่จะต้องเร่งสร้าง “ปราการด่านที่ 4” เพื่อรักษาโควิด-19 ดังข้อความดังนี้
“ปราการด่าน 1-ภูมิคุ้มกันจากวัคซีน” ด้อยประสิทธิภาพในการป้องกันการติดเชื้อโควิด-19 ลงทุกขณะสืบเนื่องจากนักวิจัยพัฒนาวัคซีนตามการกลายพันธุ์ของเชื้อไวรัสซาร์ส-โควี-2 ที่ก่อโรคโควิด-19 ไม่ทัน และภูมิคุ้มกันที่ถูกกระตุ้นขึ้นมาจะมีความจำเพาะต่อสายพันธุ์ (Narrow-spectrum anti-SARS-CoV-2) ซึ่งไม่มีประสิทธิภาพในการป้องกันการติดเชื้อโควิดกลายพันธุ์สายพันธุ์ใหม่ เช่น BA.2.75, BQ.1.1, XBB และ CH.1.1 ฯลฯ ซึ่งพบว่าสามารถหลบเลี่ยงภูมิคุ้มกันที่สร้างจากการกระตุ้นด้วยทั้ง “วัคซีนรุ่นแรก” ที่ใช้สารตั้งต้นเป็นไวรัสดั้งเดิม, อู่ฮั่น และ “วัคซีนรุ่นที่สอง” ที่ใช้ไวรัสสองสายพันธุ์ ทั้งสายพันธุ์ดั้งเดิม, อู่ฮั่น และโอมิครอน BA.5 เป็นสารตั้งต้น(covid-19-bivalent-vaccine-boosters) ส่งผลให้ไวรัสรุ่นใหม่เหล่านี้สามารถหลบเลี่ยงภูมิคุ้มกันและแพร่ระบาดได้อย่างรวดเร็ว แม้จะพบว่าผู้ติดเชื้อจำนวนมากที่ร่างกายมีการสร้างภูมิคุ้มกันลูกผสม (hybrid immunity) อันเกิดจากการติดเชื้อตามธรรมชาติ ทั้งก่อนหรือหลังการฉีดวัคซีนเข็มกระตุ้นก็ไม่สามารถเพิ่มประสิทธิ์ในการป้องกันการติดเชื้อโควิดสายพันธุ์ใหม่ได้มากนัก
แต่ข้อดีของวัคซีนหากฉีดครบตามระยะเวลา ได้พิสูจน์มาแล้วตลอด 3 ปีสามารถลดความเสี่ยงที่เจ็บป่วยรุนแรงหรือเสียชีวิตจากโควิด-19 โดยเฉพาะกลุ่มเปราะบาง 608
“ปราการด่านที่ 2-ภูมิคุ้มกันสำเร็จรูปจากยาฉีดแอนติบอดี” ยาฉีดแอนติบอดีเกือบทุกชนิดที่หลายประเทศมีการรับรองให้ใช้กับประชากรกลุ่มเปราะบางพบมีประสิทธิภาพลดลง ผลทดสอบจากห้องปฏิบัติการบ่งชี้ใช้ไม่ได้ผลกับโอไมครอนสายพันธุ์ย่อยอุบัติใหม่ เช่น BA.2.75, BQ.1.1, XBB, CH.1.1 ฯลฯ เนื่องจากไวรัสมีการกลายพันธุ์เปลี่ยนแปลงรูปลักษณ์ของโปรตีนหนามไปอย่างรวดเร็ว ทั้งนี้เพราะยาฉีดแอนติบอดีมีความจำเพาะสูงในการเข้าจับและทำลายไวรัสแต่ละสายพันธุ์อย่างเจาะจง (Narrow-spectrum anti-SARS-CoV-2) ทำให้ด้อยหรือขาดความสามารถในการรักษาการติดเชื้อโควิดกลายพันธุ์สายพันธุ์ใหม่
“ปราการด่านที่ 3-ยาเม็ดต้านไวรัส” เช่น ยาโมลนูพิราเวียร์ (Molnupiravir), ยาแพกซ์โลวิด (Paxlovid: nirmatrelvir/ritonavir), ยา(ฉีด)เรมเดซิเวียร์ (remdesivir) ขณะนี้ยังใช้รักษาการติดเชื้อโควิดได้ดี มีขอบเขตในการออกฤทธิ์กว้างครอบคลุมเชื้อได้ทุกสายพันธุ์ (board-spectrum anti-SARS-CoV-2) ยังไม่พบโควิดสายพันธุ์ใดทั้งสายพันธุ์ดั้งเดิมและสายพันธุ์ใหม่ดื้อต่อยาต้านไวรัสเหล่านี้ เพราะยาต้านไวรัสเข้าไปรบกวนการเพิ่มจำนวนของไวรัสภายในเซลล์ซึ่งปฏิกิริยาดังกล่าวไม่เกี่ยวข้องกับการกลายพันธุ์บนจีโนมของไวรัสที่ทำให้รูปร่างโปรตีนหนามของไวรัสเปลี่ยนแปลงไป รูปลักษณ์ของโปรตีนหนามที่เปลี่ยนไปไม่รบกวนการทำงานของยาต้านไวรัสภายในเซลล์ อย่างไรก็ตามผู้เชี่ยวชาญทั่วโลกเริ่มกังวลว่าจะเกิดเชื้อดื้อยาในไม่ช้าเมื่อมีการใช้ยาต้านไวรัสโควิด-19 กันมากขึ้น เพราะลักษณะการใช้ยาในปัจจุบันต่อโควิด-19 ยังเป็นการใช้ยาตัวเดียวในการรักษา (monotherapy)
การใช้ยาตัวเดียว(monotherapy) ในการรักษาสุ่มเสี่ยงที่จะเกิด
- เชื้อดื้อยา (SARS-CoV-2 drug resistance) เชื้อไวรัสซาร์ส-โควี-2 ที่ก่อโรคโควิด-19 มีการกลายพันธุ์ตลอดเวลาเช่นเดียวกับไวรัสอาร์เอ็นเออื่นๆ อาทิ ไวรัสเอชไอวี ซึ่งมีการดื้อยาที่ยากต่อการจัดการ ยาที่ไปยับยั้งการทำงานของเอนไซม์โปรตีเอสของไวรัสเอชไอวีหลายตัวที่ในอดีตประสบปัญหาเชื้อดื้อยาอย่างรวดเร็วเนื่องจากเป็นการใช้ยาเพียงตัวเดียวในการรักษาซึ่งก่อให้เกิดเชื้อดื้อยาได้ง่าย จนกระทั่งมีการปรับการรักษาด้วยการใช้ยาต้านไวรัสเอชไอวี 2-3 ชนิดพร้อมกัน (antiviral combination therapy) ทำให้ปัญหาเชื้อเอชไอวีดื้อยาลดลงตั้งแต่ปี 2533 เป็นต้นมาจนถึงปัจจุบัน
- “โควิดรีบาวด์ (COVID rebound)” หรือการกลับมาพบเชื้อหรือป่วยซ้ำของผู้ที่รับยาโมลนูพิราเวียร์และแพ็กซ์โลวิด ปรากฏการณ์เช่นนี้พบประมาณ 1-2 % โดยความเสี่ยงในการเกิดรีบาวด์จากการใช้ยาทั้งสองชนิดนี้ไม่แตกต่างกัน สาเหตุกลไกของการกลับมาติดเชื้อซ้ำไม่ทราบแน่ชัด แต่จากการถอดรหัสพันธุกรรมไวรัสที่สวอปได้ในขณะที่เกิด “โควิดรีบาวด์” ไม่พบว่าไวรัสเหล่านั้นมีการกลายพันธุ์ดื้อยาอย่างที่หลายฝ่ายกังวล
ผู้เชี่ยวชาญหลายท่านเชื่อว่า“โควิดรีบาวด์” อาจเป็นเพราะปริมาณยาในร่างกายผู้ติดเชื้อบางคนไม่พอเพียงที่จะกำจัดไวรัสให้หมดไปจากร่างกายได้อย่างสิ้นเชิง เนื่องจากพันธุกรรมส่วนบุคคลในการย่อยสลายยา อาจต้องอาศัยความรู้ด้านเภสัชพันธุศาสตร์(pharmacogenomics)ในการตรวจยีนผู้ติดเชื้อเพื่อปรับปริมาณยาหรือให้ยาต่อเนื่องยาวนานกว่าที่กำหนดไว้สำหรับบุคคลทั่วไป
“ปราการด่านที่ 4 ยาต้านไวรัสแบบค็อกเทล” หลายประเทศกำลังเร่งพัฒนายาต้านไวรัสโควิดแบบค็อกเทลหรือการใช้ยาอย่างน้อย 2 ชนิดพร้อมกัน(antiviral combination therapy) โดยเฉพาะอย่างยิ่งยาที่มีกลไกการออกฤทธิ์ที่แตกต่างไปจากยาที่เรามีอยู่ในปัจจุบัน เสมือนการเข้าโจมตีทำลายโรงงานผลิตไวรัสในเซลล์หลายจุดพร้อมกันในทันทีย่อมทำให้ไวรัสลูกหลานถูกทำลายลงอย่างรวดเร็วไม่มีโอกาสเพิ่มจำนวนกลายพันธุ์ดื้อต่อยาต้านไวรัส
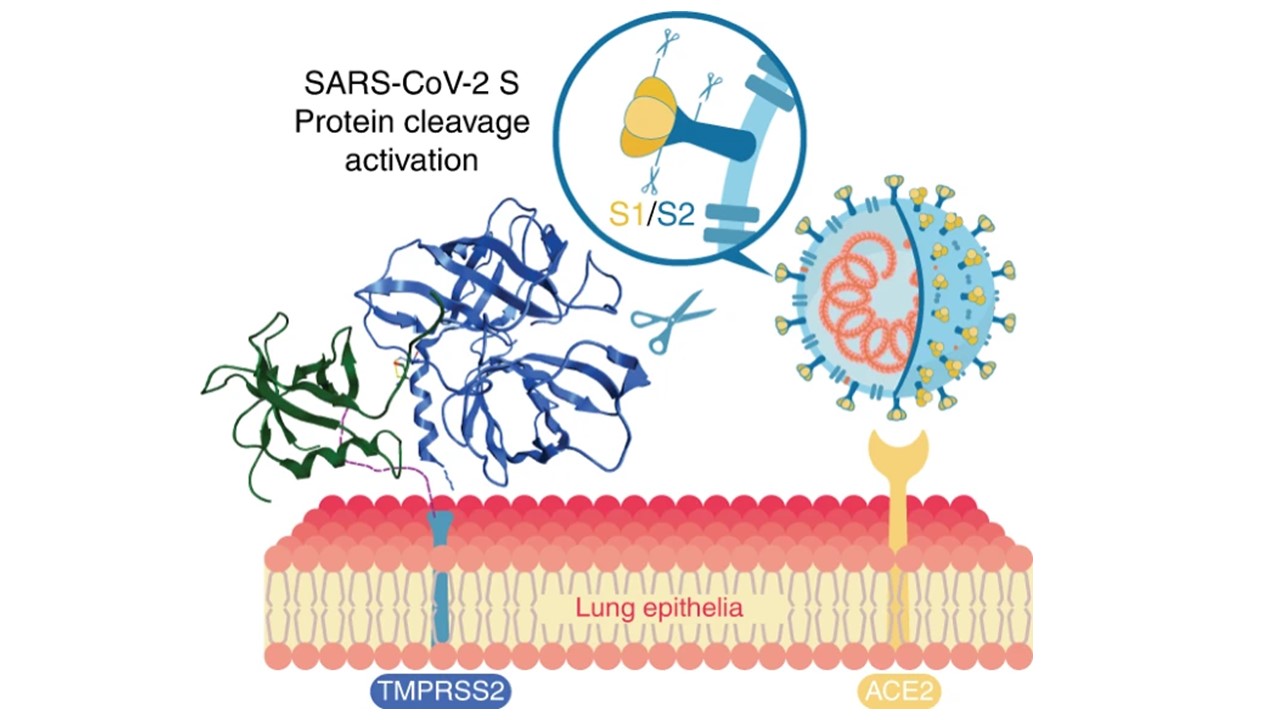
ยาต้านไวรัสแบบค็อกเทล ยังพบว่าสามารถใช้ปริมาณยา (dose) น้อยกว่าการใช้ยาเดี่ยว (monotherapy) ค่อนข้างมากในการยับยั้งการเพิ่มจำนวนโควิด-19 ในเซลล์ติดเชื้อ อันจะช่วยลดผลข้างเคียงจากการใช้ยา เช่น การใช้ อินเตอร์เฟอรอน แอลฟา (interferon-alpha/IFN-α) ร่วมกับ Transmembrane protease, serine 2 (TMPRSS2) Inhibitor
อินเตอร์เฟอรอน แอลฟา ได้ถูกใช้ในการยับยั้งการเพิ่มจำนวนของไวรัสตับอักเสบบีและซีมาเกือบ 30 ปี โดยกระตุ้นกลุ่มเซลล์เม็ดเลือดขาวในร่างกายให้เข้าทำลายเซลล์ติดเชื้อไวรัส คาดว่าจะสามารถยับยั้งโควิด-19 ได้เช่นกัน ในขณะที่ TMPRSS2 Inhibitor ใช้ยับยั้งการทำงานของ “เอนไซม์โปรตีเอสของมนุษย์”ที่อยู่บนผิวเซลล์ของระบบทางเดินหายใจ” ที่สร้างจาก“ยีนTMPRSS2”
โปรตีนหนามของโควิด-19 หลังจับกับผิวเซลล์บริเวณ “ACE2 receptor” ส่วนโปรตีนหนามจะถูกตัดเป็นชิ้นโดยโปรตีเอส TMPRSS2 ของผู้ติดเชื้อ (human TMPRSS2 protease) ที่บริเวณผิวเซลล์ อันจะช่วยให้อนุภาคไวรัสเข้าหลอมรวม (fusion) กับผนังเซลล์และหลุดเข้าไปภายในเซลล์ระบบทางเดินหายใจ (membrane fusion & entry into airway epithelia) ดังนั้น TMPRSS2 inhibitors หรือสารยับยั้งโปรตีเอส TMPRSS2 จึงไม่เพียงมีฤทธิ์ยับยั้งการเพิ่มจำนวนของไวรัสโคโรนา 2019 เท่านั้น แต่รวมไปถึงไวรัสอื่นที่ติดต่อทางระบบทางเดินหายใจเช่นไวรัสไข้หวัดใหญ่ (board-spectrum antiviral drug)
ยาต้านไวรัสที่มุ่งเป้าต่อโปรตีนหนามหรือส่วนอื่นใดของอนุภาคไวรัส” จะเพิ่มแรงกดดันเร่งให้ไวรัสกลายพันธุ์เพื่อหลบเลี่ยงยาต้านไวรัส ตรงข้ามยาต้านไวรัสที่มุ่งเป้าต่อส่วนประกอบของเซลล์มนุษย์ไม่ใช่ส่วนประกอบของไวรัส เช่นเอนไซม์ภายในเซลล์ของผู้ติดเชื้อ พบว่ายังใช้ได้ผลดีในการรักษาแม้ว่าไวรัสจะกลายพันธุ์เกิดการเปลี่ยนแปลงส่วนใดไปก็ตาม
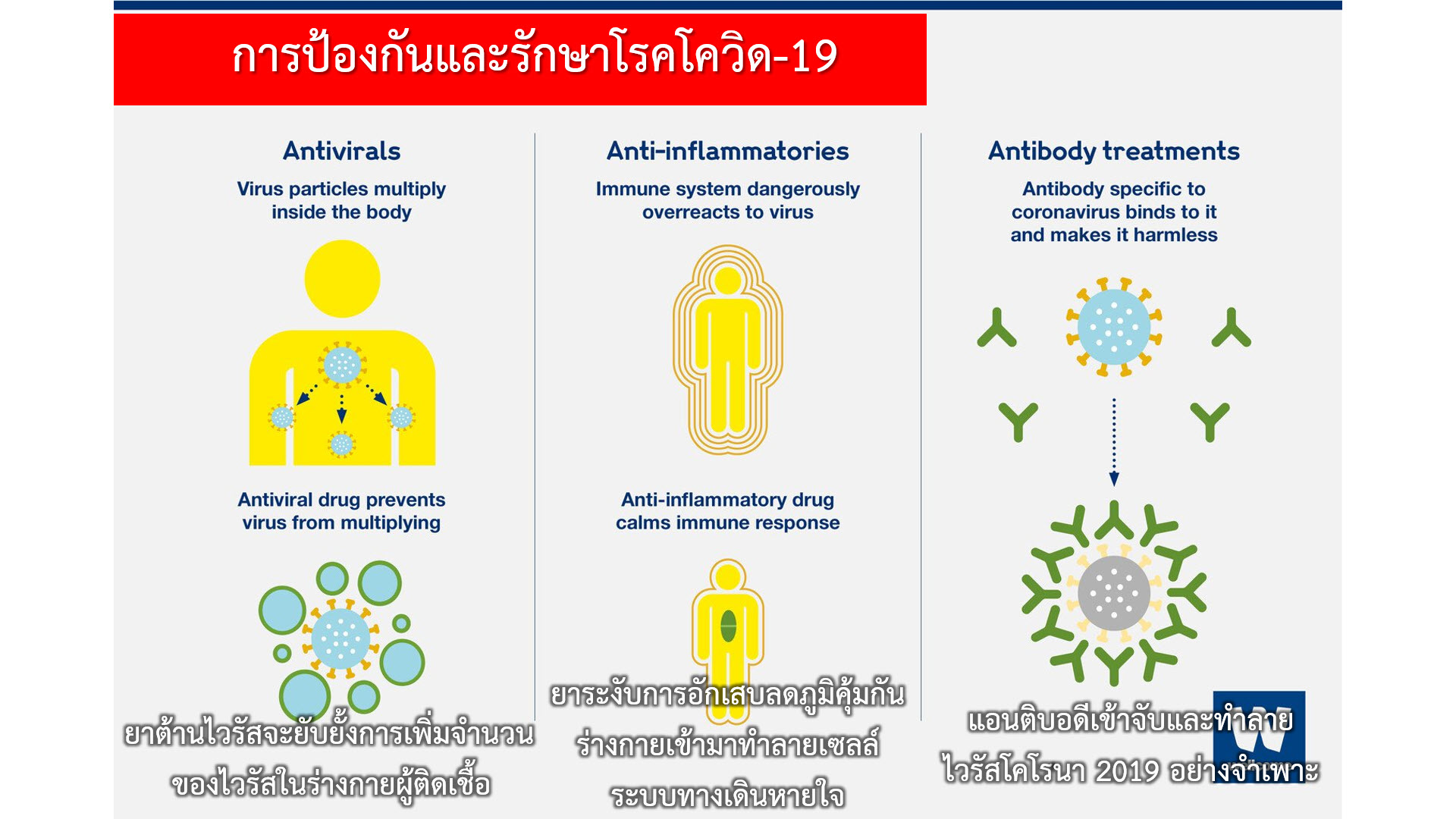
และหากปราการต่างๆกันไม่อยู่ การใช้ยาแก้อักเสบ (corticosteroid) อย่างเป็นระบบจะมีความสำคัญอย่างมากในการลดอัตราผู้เสียชีวิตจากระบบภูมิคุ้มกันของร่างกายที่ทำงานเกินเลย (overreaction)ทำลายเซลล์ของระบบทางเดินหายใจ
https://www.medicalnewstoday.com/…/new-antiviral-drug…
ข่าวที่เกี่ยวข้อง
ศูนย์จีโนมฯเผยคนไทยมียีน'มนุษย์นีแอนเดอร์ทัล'7%ทำให้อัตราเสียชีวิตโควิดไม่รุนแรง
คนไทยมียีนกลายพันธุ์ “LZTFL1” ที่เป็นมรดกจาก "มนุษย์นีแอนเดอร์ทัล" เมื่อ 60,000 ปีก่อน ประมาณ 7 % ทำให้อัตราการเสียชีวิตจากโควิด ไม่รุนแรงเท่าชาติกลุ่มเอเชียใต้ที่มียีนนีแอนเดอร์ทัล สูงที่สุด

